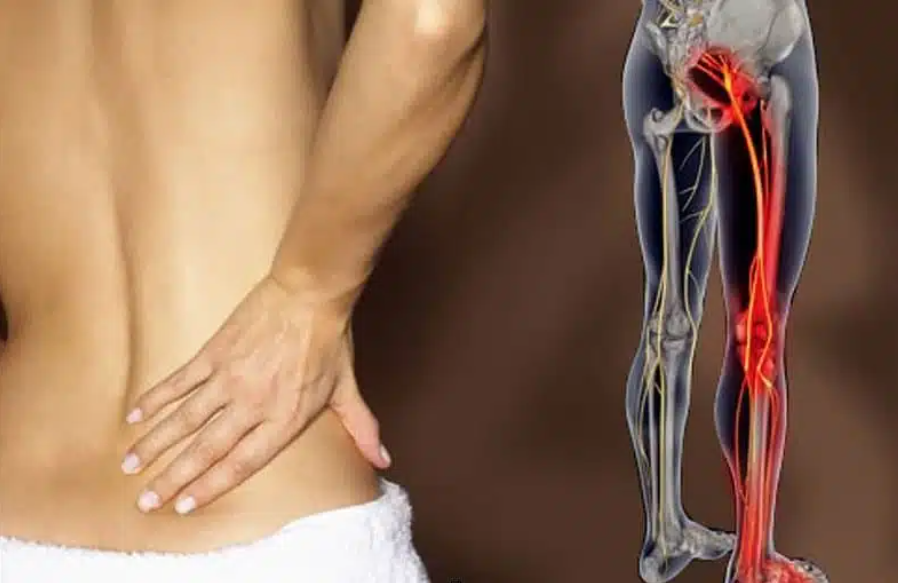
Il mal di schiena è una delle problematiche più diffuse nella popolazione mondiale. La forma più comune di mal di schiena è la lombosciatalgia, tipicamente chiamata sciatica. Con questi termini si intende una condizione dolorosa alla schiena che si irradia alla gamba, che può essere dovuta, ad esempio, a compressione o irritazione del nervo sciatico (o ischiatico). Questo nervo è il più lungo del nostro corpo e i sintomi provocati dalla sciatalgia si irradiano lungo il suo percorso; dunque, si possono manifestare nella regione glutea, nel retro della coscia, nel polpaccio e sulla pianta del piede.
Ti rispecchi in questa breve panoramica e vuoi capire meglio da cosa può essere dovuto? Continua a leggere e lo scoprirai, però prima è importante fare degli accenni riguardo l’anatomia del nervo sciatico.
Anatomia nervo sciatico
Il nervo sciatico origina a livello del plesso sacrale e rappresenta il nervo più lungo e voluminoso del nostro corpo. È un nervo misto (sensitivo e motorio) formato da fibre nervose che originano da L4-L5-S1-S2-S3 e si dirige verso la regione glutea scendendo nella zona posteriore della coscia, sino ad arrivare al ginocchio dove si divide nei suoi due rami terminali: nervo tibiale e nervo peroneo comune.
Tra i fattori scatenanti della lombosciatalgia possiamo trovare:
- ernia del disco o protrusioni;
- stenosi del canale midollare;
- osteofiti;
- sindrome del piriforme;
- spondilolistesi;
- sindrome da intrappolamento del nervo;
- infezione da herpes zoster virus;
- traumi diretti al nervo;
- tumori midollari.
A livello clinico, la sciatica, può avere un esordio brusco e improvviso o lento. Il sintomo principale che caratterizza questa condizione è il dolore, che in base a dove è localizzato indica una radice differente. Altri sintomi che possono insorgere sono disturbi della sensibilità, aumento della percezione del dolore, sensazioni termiche anomale, perdita di forza e riduzione dei riflessi.
La valutazione della lombosciatalgia comprende un’accurata anamnesi, un esame obiettivo generale e un esame neurologico. La diagnosi è prettamente clinica e il medico può richiedere delle indagini strumentali (TAC e RMN) se il dolore risulta persistente.
Il trattamento di questa problematica è conservativo, ma ci sono delle eccezioni.
L’approccio non chirurgico comprende l’utilizzo di farmaci, come i FANS (farmaci antinfiammatori non steroidei), il paracetamolo, il cortisone e gli analgesici oppioidi, e la fisioterapia, che comprende tecniche come la ginnastica posturale e la neurodinamica.
La chirurgia invece è considerata solo in casi di emergenza e gli interventi più utilizzati sono la discectomia e la laminectomia.
Se anche tu ne soffri ricorda che il riposo assoluto non è la soluzione, anzi, peggiora solo la tua condizione! Cerca di fare attività rimanendo sempre sotto la soglia del dolore, e non aspettare che il problema diventi cronico per metterti in contatto con i tuoi professionisti di fiducia.